À la fin de la procédure, l’équipe chirurgicale décidera peut-être de laisser un petit tube (tuteur urétéral appélé une sonde J ou JJ) à l’intérieur de l’uretère.
Qu’est ce qu’une sonde JJ (ou double J) ?
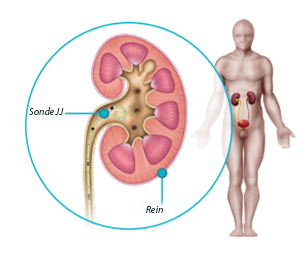
Une sonde JJ est un petit tube placé à l’intérieur des voies urinaires sans incision (par voie naturelle) ou lors d’une chirurgie ouverte. Après l’intervention, le chirurgien vérifiera que la sonde est bien en place grâce à un appareil de radiologie. Insérée dans l’uretère, la sonde va du rein à la vessie. Les deux extrémités de la sonde sont incurvées, d’où sa dénomination de double J ou JJ. Ses extrémités ne dépassent pas du corps. La sonde est interne et donc invisible. Dans certains cas, le fil de retrait peut rester visible en dehors de l’urètre. Cela permettra au chirurgien de retirer la sonde après quelques jours.
Les sondes JJ sont composées* de différents matériaux dotés de rigidités spécifiques et ce, afin de répondre aux besoins du médecin et du patient. Comme il s’agit d’un corps étranger placé dans l’uretère, la sonde peut provoquer une certaine gêne. Certains matériaux rigides peuvent davantage gêner les patients. Les sondes en silicone hydrophile ont démontré leur capacité à atténuer les symptômes urinaires, l’inconfort1,4 du patient et les dépôts de minéraux le long de la sonde (incrustation).1,2,7,8,9,10
Il existe des sondes de différentes longueurs et de différents diamètres prévus pour des durées d’implantation courte, moyenne et longue
(de quelques jours à plusieurs mois).3,4
L’objectif de la sonde est de faciliter l’écoulement de l’urine vers la vessie et d’empêcher les crises de colique néphrétique. Ainsi, la sonde dilate l’uretère, permet une évacuation en douceur des résidus de calculs et évite l’obstruction de l’uretère. Elle permet également la cicatrisation de la muqueuse après l’intervention.
Étant donné que la présence de cette sonde permet à l’urine de circuler vers le haut dans le rein pendant la miction, cela peut provoquer une sensation douloureuse au début. Le rein s’y habitue généralement en quelques jours. Après la mise en place de la sonde, il est recommandé de boire abondamment5, d’uriner régulièrement et de ne pas forcer lors de la miction.
Effets secondaires habituels liés à la sonde 6-8
- Douleur, gêne due à la pression pouvant augmenter lors des mouvements ou après l’évacuation de l’urine
- Incrustation de la sonde : formation d’un mince revêtement de matières composant le calcul sur la sonde
- Risque accru d’infection urinaire
- Les symptômes d’irritation de la vessie incluent :
– Fréquence
– Urgence
– Dysurie : miction douloureuse ou difficile
– Fuites urinaires
– Impression de ne pas pouvoir vider complètement sa vessie
- Hématurie : présence de sang dans les urines
N’oubliez pas ! Vous avez un corps étranger dans votre organisme, qui devra être retiré dans les semaines qui suivent son insertion.
Complications potentielles de la sonde 7,8,11,13
- Migration ou déplacement de la sonde
- Obstruction de la sonde
- Rupture de la sonde
- Érosion de la muqueuse
Combien de temps la sonde restera-t-elle en place ? 5,13
Après l’intervention chirurgicale, la mise en place de sondes JJ dans le corps est temporaire. Lors du processus de traitement des calculs urinaires, les sondes JJ sont laissées en place de quelques jours à quelques mois, selon le cas. Elles doivent ensuite être retirées. La sonde JJ sera retrait à distance, à travers les voies urinaires, généralement sous anesthésie locale lors d’une consultation (intervention de quelques minutes) ou parfois sous anesthésie générale.
*Ce système est un assemblage de dispositifs médicaux indiqué pour le drainage du haut appareil sur fistule ou obstacles urétéraux (par exemple : tumeur péri urétérale) et comme tuteur de cicatrisation. Reportez-vous à la notice pour plus d’informations.
Assembleur : Coloplast A/S
Incrustation :
2. Chew BH et al. New developments in ureteral stent design, materials and coatings. Expert Review of Medical Devices. Mai 2006 ; 3(3):395-403
3. Bouzidi, Traxer, Daudon. Characteristics of encrustation of ureteric stents in patients with urinary stones. Progrès en urologie 2008
Inconfort :
1.El-Nahas et al. Self retaining ureteral stents: analysis of factors responsible for patients’ discomfort. Journal of Endourology ; janv. 2006 ; 20(1): 33-7
4. El-Nahas A et al. Does ureteral stent material Affect Patients’ discomfort? A Comparative Study between Silicone (Porgès Coloplast) and Percuflex™ (Boston scientific) stents. EUSC Abstract CP42. 13-15 Nov 2014